
La depresión: una pena que persiste
De acuerdo a las últimas investigaciones, el grupo más vulnerable a la depresión en Chile está integrado por mujeres en situación de pobreza. Una posición ajena al poder y la debilidad de sus vínculos sociales las expone a una alta presencia de estresores en su vida cotidiana. A esto se suma una precariedad económica y la sobrecarga en las tareas y responsabilidades de la crianza. Por lo anterior, es en ellas donde deben focalizarse los esfuerzos de prevención e intervención, al mismo tiempo de avanzar en resolver más globalmente en el país la problemática de la desigualdad de género y de ingreso.
La depresión es uno de los problemas de mayor prevalencia y la primera causa de discapacidad a nivel mundial. En Chile, el panorama es desalentador: las cifras se sitúan dentro del rango más alto internacionalmente y, según los datos entregados por la Encuesta Nacional de Salud 2016-2017, del Ministerio de Salud, un 15,8% de la población general mayor de 18 años reporta haber experimentado en el último año síntomas de esta enfermedad. Además, un 6,2% de los chilenos y chilenas presentarían la patología.
Por otra parte, numerosos estudios han demostrado una distribución desigual de la depresión en función de los niveles de ingreso, existiendo una clara asociación entre la pobreza y esta afección. Tomando como base clasificatoria cinco tramos de ingreso, los estudios del Ministerio de Salud muestran que la sintomatología es tres veces más alta en el tramo de más bajo ingreso, en comparación con el de mayor ingreso. A su vez, los números muestran una importante brecha de género en este caso, con una diferencia significativa entre mujeres y hombres, en el cual las primeras tienen una prevalencia de 10,1%, en tanto los hombres solamente de 2,1%. Esta disparidad es mucho mayor en Chile que en otros países del mundo, donde la proporción es de 2 a 1, o de 3 a 1.

La relación entre mujer y depresión se debería a diversos factores. El rol histórico del género femenino en nuestra sociedad, que implica menos poder y control sobre sus vidas, sería un factor desencadenante . Así lo reflejó la publicidad durante muchos años. En la imagen una marca anuncia “¿Cómo se limpian las manchas rebeldes de los pisos?”.
Tenemos entonces tres fenómenos asociados a la depresión en el país, que requieren de un análisis crítico del contexto sociocultural:
- Su alta prevalencia.
- Su asociación con la pobreza.
- Su mayor presencia en mujeres.
Estos aspectos están siendo estudiados por el Instituto Milenio para la Investigación en Depresión y Personalidad (MIDAP), centro chileno cuyo equipo de investigación multidisciplinario busca entender las causas de la enfermedad en forma multidimensional, con el fin de aportar un conocimiento que maximice la efectividad de las intervenciones preventivas, psicoterapéuticas y de rehabilitación.
Para profundizar en el estudio de las condiciones socioculturales implicadas en la alta prevalencia de esta patología en Chile, y en su distribución desigual por nivel de ingreso y por género, MIDAP se asoció con dos centros: El Centro de Estudios Interculturales e Indígenas (CIIR) y el Centro de Estudios del Conflicto y la Cohesión Social (COES).
CRECE EL INDIVIDUALISMO
Para entender la alta prevalencia de esta enfermedad en el país, es relevante comprender las transformaciones que han tenido los vínculos sociales en las últimas décadas. Los lazos afectivos cercanos y seguros son cruciales para un buen desarrollo psicológico, y los comunitarios un factor protector de la salud mental de toda persona. Sin embargo, como lo muestran los Informes de Desarrollo Humano del PNUD, el contexto social chileno ha evolucionado hacia formas de organización enfocadas en el individuo y la competencia, implicando el debilitamiento de las comunidades. En lenguaje sociológico hablaríamos de un creciente proceso de “individualización”.
Así, estudios tanto nacionales como internacionales muestran que el debilitamiento de las comunidades y de los lazos sociales se relacionan con mayores índices de depresión. Esto porque el compromiso con proyectos comunes permite proteger a las personas de esta enfermedad al enfrentarse a dificultades personales o fracasos. Así, el estilo de vida en Chile, centrado en la competencia y en los logros individuales por sobre el “bien común”, representa una barrera para que los esfuerzos invertidos en políticas de salud mental, y en intervenciones preventivas y curativas, se plasmen en una reducción de las tasas de esta patología.
Desde una mirada de política pública, cabría preguntarse si debiéramos invertir en una transformación real de nuestras costumbres y en la reconstrucción de los lazos comunitarios.

Crece el desamparo
Se puede sostener que la población pobre del país está más expuesta que las generaciones anteriores al deterioro de su salud mental, por falta de apoyo social. Fotografía César Cortés.
EL GRUPO MÁS VULNERABLE
Respecto de la asociación entre depresión y pobreza, la evidencia empírica mundial y nacional es concluyente en cuanto a la existencia de determinantes socioeconómicos que gatillan la enfermedad. Sin embargo, entender la relación entre ambos fenómenos implica un cuidadoso análisis de las condiciones que lo explican. Los determinantes sociales mayormente vinculados con la patología son eventos vitales estresores, que pueden ser puntuales, o bien constituir una carga múltiple permanente. La pobreza, en sí misma, puede ser considerada una condición de estrés constante y múltiple que se plasma en una baja calidad de vida de las personas, lo que se asocia empíricamente a una mayor gravedad de la afección.
Adicionalmente, el impacto negativo de este contexto estresor se ve exacerbado cuando se conjuga con un bajo apoyo social. De hecho, una de las variables que más atención ha recibido en la investigación en depresión es que la calidad del respaldo social percibido se relaciona inversamente con la patología, en todos los grupos sociales y culturas. Así también lo demuestra el Estudio Longitudinal de Relaciones Interculturales (ELRI) del centro CIIR, en población indígena y no indígena, que asocia esta enfermedad con menores niveles de respaldo social.
Además, para completar este escenario, la investigación tanto chilena como internacional establece una relación entre bajo apoyo social y pobreza. Así, los resultados de la Encuesta Longitudinal Social de Chile (ELSOC), del centro COES, muestran que el apoyo social presenta una gradiente socioeconómica similar a la depresión, vale decir, a menor ingreso, menor apoyo social percibido.
Uniendo los datos relativos al apoyo social, con los antecedentes ya expuestos sobre el deterioro general de los lazos comunitarios en el país, se puede sostener que la población nacional que vive en la pobreza está incluso más expuesta que las generaciones anteriores al deterioro de su salud mental.
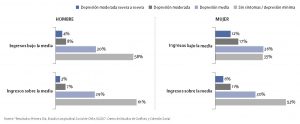
La siguiente figura divide a hombres y mujeres en dos grupos de ingreso: quienes están por debajo y encima de la media muestral de ingreso per cápita a nivel de hogar, en el país. Se aprecia que, en el caso de los hombres, no hay diferencias importantes en la prevalencia de síntomas depresivos entre los dos subgrupos. En marcado contraste, las mujeres del grupo de bajo ingreso presentan un porcentaje de prevalencia de síntomas depresivos más severos, que dobla a las de ingreso más alto.
“A mí nadie me cuidó”. Testimonio de Jeanette Vidaurre (51), 3 hijos, separada.
“Recuerdo que fue un día sábado de septiembre cuando toqué fondo. Yo llegué del trabajo a la casa y me senté en el sillón. Empecé a mirar para todos lados durante un lapso largo de tiempo y pensé ‘qué estoy haciendo aquí, si no sirvo para nada’. Llegué a mi pieza y agarré el frasco de pastillas para dormir que me había recetado el doctor. Las eché todas en mi mano. No sé si fue solo para dormir o para irme para siempre. Después, me puse un camisón y me acosté y no desperté hasta dos días después”.
Ese fue su primer intento de suicidio, que ocurrió en el año 2016.
Le diagnosticaron depresión endógena. Luego de descubrir a su marido con otra mujer, ella se separó y se quedó sola con su hijo menor –los mayores ya se habían ido de la casa. Su trabajo haciendo aseo en oficinas debía ser el único sustento de su nueva familia.
Ese primer episodio fue el que gatilló muchos cambios en su vida. Tras su matrimonio fallido, en el que sufrió maltrato sicológico, empezó a escarbar hacia su oscuro pasado. Ese que había intentado borrar con la familia que formó. Pero todo explotó.
Jeanette nunca fue al colegio y comenzó a trabajar a los ocho años. Su madre no se preocupó de su educación. En el centro de Santiago vendió ropa, dulces y lo que fuera para colaborar con el sustento de su familia. Ella vivía junto a sus cinco hermanos, su madre y su padrastro. Este último la golpeaba. “Yo le rogaba a mi mamá que no me dejara sola en la casa. Le rogaba. Pero ella estaba enamorada y no me escuchaba lo que yo le quería decir”, confiesa y llora, porque esta pena profunda la arrastra desde hace años y necesita que salga. Que salga de su cuerpo para empezar a vivir en paz.
A los 20 años y después de tres meses de pololeo quedó embarazada de su exmarido. En ese estado la echaron de su casa. “Yo me casé para irme lejos. Pero de mi matrimonio no puedo decir que todo fue malo. Pude tener a mis hijos que son lo más importante que tengo en la vida”.
En 2017 tuvo su segundo intento de suicidio. Esa vez planificó todo. Sacó toda su plata del banco y la dividió en tres sobres, uno para cada hijo. En el hospital le dijeron que debía internarse, pero su hermana la rescató y se la llevó como allegada a su
casa en Cerro Navia. En ese lugar, a punta de esfuerzo y trabajo construyó un segundo piso donde vive con su hijo Matías de 17 años. Él es su máxima motivación, aunque las peleas con él la derrumban. “Se supone que en el segundo semestre de 2020 me entregan mi departamento. Ojalá que me resulte. Tengo que seguir adelante por mi hijo. Para que salga algún día de cuarto medio y pueda surgir. Yo a mis hijos los cuido, porque a mí nadie me cuidó”, concluye.
CINCO VECES MÁS
La última Encuesta Nacional de Salud muestra que las mujeres chilenas tienen cinco veces más depresión que los hombres. Este resultado coincide con un fenómeno mundial, pero en el país la diferencia es más exacerbada. En cuanto a la asociación entre las tres condiciones abordadas en este texto: depresión, nivel socioeconómico y género, ELSOC da un paso adicional demostrando que son específicamente las mujeres de bajo nivel socioeconómico las que presentan mayores niveles de la enfermedad. En el caso de los hombres, el nivel de ingreso no establece una diferencia significativa.
Tras identificar el grupo social más vulnerable a la depresión en Chile, es ahí donde deberán focalizarse los esfuerzos de prevención e intervención. Para diseñar políticas e intervenciones que sean efectivas es necesario develar las condiciones que explican esta mayor vulnerabilidad, a través de una mayor investigación.
Por de pronto –y sobre la base de lo expuesto previamente– se pueden desarrollar algunas hipótesis explicativas, las que dicen relación con el rol del género femenino en nuestra sociedad, que implican menos poder y control sobre sus vidas y una inserción social y laboral más precaria. A ello se suma una también insuficiente vinculación interpersonal, tanto por el deterioro general de lo colectivo en Chile como por el hecho de que habitan barrios con mayores tasas de problemas psicosociales. También sufren de una sobrecarga en las tareas y responsabilidades de crianza, que en Chile están desigualmente distribuidas.
Reconocida la relación entre empoderamiento, apoyo social y salud mental, es relevante enfocar las estrategias de intervención sobre estos aspectos, al mismo tiempo de avanzar en resolver más globalmente en Chile la problemática de la desigualdad de género y de ingreso.
Para leer más
- Centro de Estudios de Conflicto y Cohesión Social (COES), 2018. “Resultados Primera Ola, Estudio Longitudinal Social de Chile (ELSOC)”. Módulo 6: Salud y bienestar. Salud Mental en el Chile de hoy. Notas COES de Política Pública N°15. ISSN: 0719-8795. Santiago, Chile: COES.
- Centro de Estudios Interculturales e Indígenas. http://www.ciir.cl
- Instituto Milenio para la Investigación en Depresión y Personalidad (Midap). www.midap.org
- Programa de las Naciones Unidas para el Desarrollo, 2012. Informe de Desarrollo Humano. “Bienestar Subjetivo: el desafío de repensar el desarrollo”. Santiago de Chile.
- Krause, M., Espinosa, H. D., Tomicic, A., Córdoba, A. C., & Vásquez, D. (2018). “Psychotherapy for depression from the point of view of economically disadvantaged individuals in Chileand Colombia”. Counselling and Psychotherapy Research, junio 2018, pág. 178-189.
- Krause, M., Güell, P., Jaramillo, A., Zilveti, M., Jiménez, J. P., & Luyten, P. (2015). “Changing communities and increasesin the prevalence of depression: is there are relationship?”. Universitas Psychologica. vol.14, n.4, pp.1259-1267. ISSN 1657-9267.